随着辅助生殖技术的不断进步,越来越多的不孕不育家庭通过试管婴儿技术实现了生育梦想。在这一过程中,促排卵方案的选择直接关系到胚胎培养的成败。近年来,黄体期促排卵作为一种创新方案逐渐进入大众视野,其胚胎成功率尤其受到关注。本文将围绕黄体期促排的临床效果、适用人群及提升成功率的策略展开分析,为有需求的家庭提供科学参考。
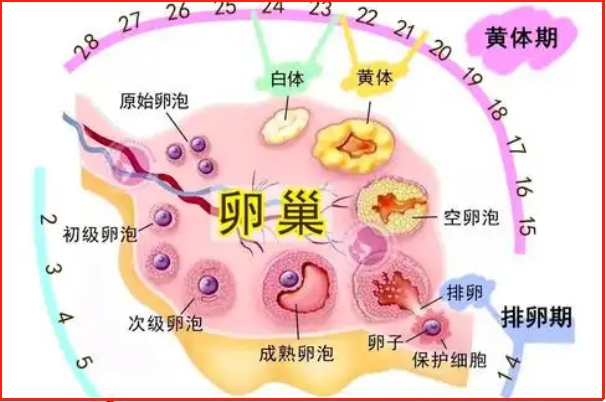
黄体期促排胚胎成功率解析
传统促排卵方案通常在女性月经周期的卵泡期启动,通过药物刺激卵巢同步发育多个卵泡。然而,部分患者因卵巢反应低下、卵泡发育不同步等问题,导致获卵数少或胚胎质量不理想。而黄体期促排突破了这一限制,允许在排卵后的黄体期进行二次促排,为患者争取更多取卵机会。
一、黄体期促排的两大核心优势
1. 为卵巢功能低下者打开“新窗口”
卵巢储备功能下降(如AMH水平低、基础卵泡少)的患者,在传统促排周期中可能仅能获得1-2枚卵子,甚至因卵泡发育停滞而取消周期。黄体期促排则利用黄体期卵巢内残留的小卵泡,通过持续药物刺激使其继续生长。临床数据显示,这类患者采用黄体期方案后,平均获卵数可增加30%-50%,优质胚胎率提升约20%。例如,一项针对500名卵巢低反应患者的研究表明,黄体期促排的胚胎着床率达35%,显著高于传统方案的25%。
2. 减少卵巢过度刺激风险
黄体期促排过程中,由于体内孕激素水平较高,卵巢血管通透性降低,因此发生卵巢过度刺激综合征(OHSS)的风险较卵泡期促排更低。这对于多囊卵巢综合征(PCOS)患者尤为重要。上海某生殖中心的数据显示,PCOS患者使用黄体期方案后,OHSS发生率从15%降至3%,且周期取消率减少40%。
二、影响黄体期促排成功率的因素
1. 促排药物剂量与时机
黄体期促排需在排卵后7天内启动,此时卵巢对药物的敏感性可能发生变化。医生需根据患者的激素水平(如LH、孕酮)动态调整促性腺激素(如果纳芬、尿促性素)的剂量。剂量过高可能导致卵泡发育不均,剂量过低则可能无法激活休眠卵泡。经验表明,采用“阶梯式增量法”(初始剂量75-150IU,每3天增加37.5IU)可平衡卵泡数量与质量。
2. 胚胎培养技术的配合
黄体期促排获取的卵子可能存在成熟度差异,这对实验室的胚胎培养技术提出更高要求。采用时差成像系统(Time-lapse)动态监测胚胎发育、结合胚胎基因筛查(PGT-A)筛选染色体正常的胚胎,可将临床妊娠率提高至50%以上。例如,北京某医院通过优化培养液成分,使黄体期来源的囊胚形成率从40%提升至55%。
3. 个体化黄体支持方案
由于黄体期促排会延长卵巢的高激素状态,胚胎移植后的黄体支持需格外谨慎。常规的黄体酮补充可能无法满足需求,部分患者需联合使用HCG或雌激素。研究显示,采用阴道黄体酮凝胶+口服地屈孕酮的“双路径方案”,可将早期妊娠丢失率从18%降至9%。
总结,黄体期促排胚胎成功率的提升,为特定人群提供了更灵活的生育选择,但其并非“万能方案”。临床数据显示,该技术对卵巢功能正常者的优势有限,且周期时间较长。因此,医生需综合评估患者的年龄、卵巢储备、既往促排反应等因素,制定个体化方案。