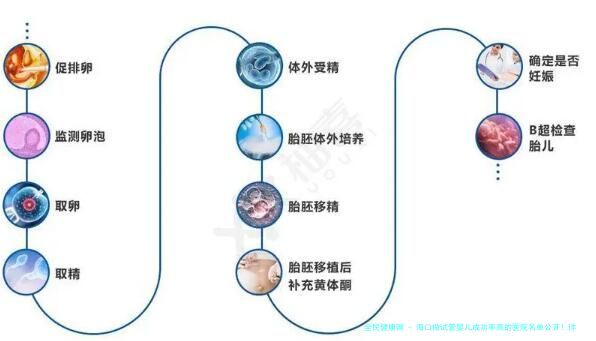
生殖门诊的候诊室里,28岁的小陈第5次翻看促排卵监测记录。数据显示,我国育龄女性中每10人就有1人患有多囊卵巢综合征(PCOS),其中30%-40%因此遭遇生育难题。近年来,随着生殖医学的突破,多囊促排方案成功率已从十年前的不足40%提升至68%左右,但治疗过程中的个性化选择仍让许多患者感到迷茫。
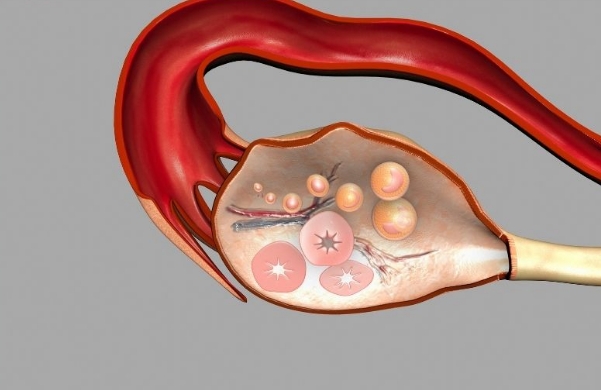
药物方案里的「排兵布阵」
生殖科医生的工作台上总摆着几件「秘密武器」。克罗米芬作为经典的一线用药,60%的患者能在3个周期内实现排卵,不过它有个「双刃剑」特性——可能让子宫内膜变薄。这时候,新一代芳香化酶抑制剂来曲唑就成了香饽饽,临床数据显示其单卵泡发育率比克罗米芬高出15%。
对于顽固性病例,医生会祭出促性腺激素这个「大招」。但用过的姐妹都知道,这需要精准的剂量把控——多用1支可能引发卵巢过度刺激,少用1支又可能前功尽弃。2022年《生殖医学杂志》的研究指出,低剂量递增方案可使多囊患者的OHSS(卵巢过度刺激综合征)发生率控制在5%以下。
藏在医嘱里的「定制密码」
李医生的诊室里,26岁的程序员小王正接受「灵魂拷问」:体重指数28.5、每天熬夜到凌晨、胰岛素抵抗指数超标...这些数据直接决定了她的促排方案需要加入二甲双胍和生活方式干预。生殖专家们有个共识:减重5%-10%能让促排成功率翻倍。
对于AMH值高达8.3的姑娘,医生可能会选择「温柔促排」策略。就像32岁的教师张姐,采用小剂量来曲唑联合生长激素的方案后,终于告别了之前促排时「卵泡开会」的尴尬局面。
那些容易被忽视的「神助攻」
诊室外的走廊墙上,贴着「21天饮食打卡计划表」。营养科主任常说:「每天30分钟的快走,能让克罗米芬的反应率提升20%」。中医科的艾灸床上,正在进行的隔姜灸可以改善子宫内膜容受性——临床数据显示能让着床率提高12%。
更不容小觑的是心理干预。一项涵盖500例患者的研究表明,接受正念减压训练组的妊娠率比对照组高出18%。就像护士长常说的:「放松心情,卵泡都能多长两毫米」。
治疗成功后的「长远棋局」
成功抱娃的莉莉现在成了「健康宣传大使」,她定期监测的血糖、血脂数据提醒着所有多囊姐妹:生育只是第一站。数据显示,多囊女性50岁后患Ⅱ型糖尿病的风险是普通人群的4倍。现在的生殖门诊开始推行「全生命周期管理」,从青春期到更年期,为患者绘制完整的健康地图。
在生殖中心候诊的人群中,总能看到拿着促排方案若有所思的姑娘。或许她们还没意识到,自己正站在现代生殖医学的肩膀上——这个领域每年有300多项新技术诞生。正如一位主任医师说的:「我们既要尊重卵巢的脾气,也要相信医学的魔法」。