第三代试管婴儿从促排到移植的详细流程与科学周期方案,结合医药学规范与个别化需求整理而成,帮衬您明了把握每个阶段的核心步调与时间节点:
前期检查与准备(约1个月)
目标:评价夫妻生育力与遗传风险,定制方案。
女性检查:例假第2–4天实现性激素六个项目、AMH(抗缪勒管激素)、卵巢储藏功能、宫腔环境及感染病筛查。

男性检查:精液常规、染色体剖析、精子碎片率检测。
遗传咨询:针对家属遗传性疾病史(如地中海贫血、染色体移位),制定胚胎筛选策略。
注意事件:若发现子宫内膜息肉或输卵管积水,应当先宫腹腔镜外科手术处理。
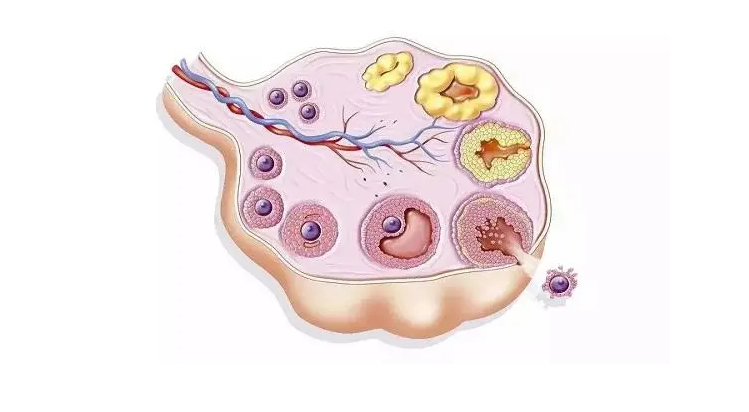
促排卵阶段(10–30天,方案决定时长)
核心计划:同时激活多卵泡发育,提升获卵子数。
方案选择:
长方案(>1个月):适合于卵巢功能较好者,需降调节(克制垂体)后促排。
拮抗剂方案(10–14天):卵巢功能衰退者第一选择,直接促排防早排。
药物与监测:
注射FSH/HMG(促卵泡激素),隔3天B超监测卵泡大小、雌性激素水平。
卵泡成熟完成时注射“夜针”(HCG),3六个小时后取卵。
风险提示:过分刺激可致腹腔积水,需高蛋白饮食协作。
取卵取精与胚胎培养(共7天)
1. 采卵手术:
静脉下经阴道穿刺采卵(15–二十分钟),手术之后观测2小时防流血。
2. 精子处置:
优先选择活力精子,小量精子或梗阻性无精症需穿刺取精。
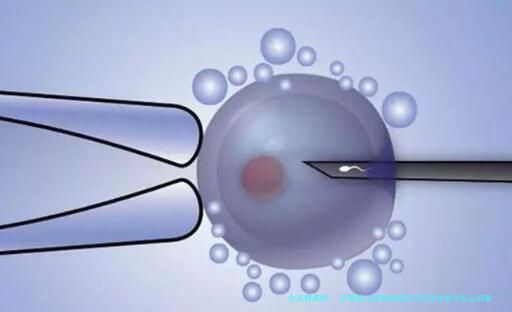
3. 受精与养囊:
卵细胞质内单精子注射(显微受精技术)受精,培植5–六日至囊胚期(100+细胞个体)。
胚胎遗传学检测(PGT,7–30天)
技术目的:肃清染色体异常/单基因病胚胎。
活检:取囊胚滋润层5–十个细胞个体,不影响胚胎形成。
检测方法:
PCR:单基因病(如脊髓性肌萎缩症),7–两周出结果。
NGS:全染色体筛选,需14–一个月。
注意:检测后仅合格胚胎冷冻保存,异样胚胎失效。
内膜准备与胚胎移植(14–20天)
关键点:同时胚胎与内膜“种植窗”。
天然周期:排卵后3–5天移植,适合月经纪律者。
人工周期:
月事第两日起口服雌激素增厚内膜,B超达标后加黄体酮转变内膜。
冻结囊胚移植(耗时5分钟,无)。
移植后管理(14天至孕早期)
1. 黄体支持:
肌肉注射/阴道用黄体酮,维持内膜容受性。
2. 验孕与随访:
移植后第两周测血HCG,>50mIU/mL提示妊娠。
孕7周B超确认胎心,转产科建档。
全周期时间表总览
数据一览表:
| 阶段 | 核心任务 | 时长 | 关键操作 | 注意事项 | 成功要素 |
|---|---|---|---|---|---|
| 前期检查 | 全面评估生育力 | 1个月 | 激素/B超/精液分析 | 遗传病需专项咨询 | 精准方案制定 |
| 促排卵 | 多卵泡同步发育 | 10–30天 | 药物注射+B超监测 | 防卵巢过度刺激 | 个体化剂量调整 |
| 取卵养囊 | 获取优质囊胚 | 7天 | 取卵手术+ICSI受精 | 术后休息防感染 | 实验室培养条件 |
| PGT检测 | 胚胎遗传学筛查 | 7–30天 | 活检+基因测序 | 依病种选检测技术 | 筛查准确性>99% |
| 内膜准备 | 优化子宫容受性 | 14–20天 | 雌激素/黄体酮用药 | 避免宫腔积液 | 内膜厚度>8mm |
| 胚胎移植 | 囊胚植入宫腔 | 1天 | 无痛导管移植 | 避免憋尿影响操作 | 胚胎活性与定位 |
| 黄体支持 | 维持妊娠激素 | 14天至孕12周 | 黄体酮补充 | 监测孕酮水平 | 规律用药 |
| 验孕确认 | 血HCG检测 | 移植后14天 | 抽血定量分析 | 避免过早验尿误差 | >200%隔日翻倍 |
| 孕早期管理 | 胎儿稳定性确认 | 孕7–12周 | B超查胎心胎芽 | 防流产用药调整 | 及时产科转诊 |
| *总周期约2–4个月,因方案/检测方法/个体反应而异* |
科学建议:周期中维系情感稳定(压力减少着床率)、补充叶酸/DHEA提高卵子质量,同时中医学调护改善宫寒身体素质。若第一次没有怀孕,需分析胚胎质量或内膜因素,调整策略后2–3次移植成功率可达70%之上。