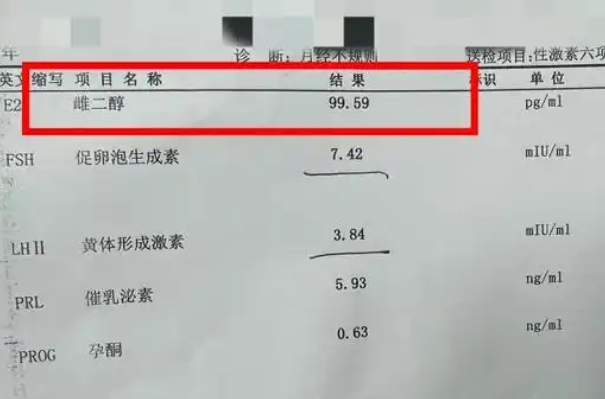
在辅助生殖技术飞速发展的今天,雌二醇(Estradiol)作为关键的生殖激素指标,其动态变化已成为评估胚胎质量的重要参考依据。临床数据显示,适度的雌二醇水平波动不仅反映卵巢反应性,更与子宫内膜容受性、卵泡发育成熟度密切相关。本文将从分子生物学层面剖析雌二醇与胚胎质量的关联机制,并解读不同治疗阶段的监测要点。
一、雌二醇与胚胎发育的密切关系
在自然生理周期中,雌二醇通过调控子宫内膜增殖期转化,为胚胎着床创造适宜的微环境。研究发现,当血清雌二醇浓度维持在200-300pg/ml时,子宫内膜厚度可达8-12mm的理想状态,此时腺体分泌活跃,血管生成因子表达增加,形成"种植窗口期"的黄金时段。在促排卵周期中,成熟卵泡每增加1mm直径可产生约50pg/ml的雌二醇,因此监测峰值水平可间接评估卵母细胞成熟度。值得注意的是,优质胚胎往往来源于雌二醇平稳上升的卵泡群,过快的激素攀升可能提示卵泡发育不同步。
二、临床应用中的监测策略
在控制性超促排卵阶段,生殖专家会动态监测雌二醇增长曲线。理想的日增长幅度为30-50%,当周期第6-8天达到1500-4000pg/ml时,通常提示卵泡发育良好。临床案例显示,采用拮抗剂方案的患者中,雌二醇水平与获卵数呈显著正相关(r=0.78)。但在冻胚移植周期,研究证实当内膜转化日雌二醇低于100pg/ml时,临床妊娠率下降至21.3%,而维持在200-400pg/ml组可达58.7%。这提示在胚胎移植阶段,需通过经阴道超声结合激素检测进行个体化黄体支持。
三、科学认知与误区澄清
部分患者存在"数值越高越好"的认知偏差,实际上当雌二醇超过5000pg/ml时,卵巢过度刺激综合征(OHSS)风险增加3.5倍。2021年《生殖医学杂志》的多中心研究证实,采用GnRH激动剂扳机可有效降低此类风险。另需注意的是,雌二醇水平需与孕酮、LH等指标联合分析——当雌二醇/孕酮比值>20时提示黄体功能不足,此时即使胚胎质量优良,着床成功率仍可能降低40%。
现代生殖医学强调个体化诊疗原则,建议患者在月经第2-3天检测基础激素水平,治疗周期中保持2-3天的监测频率。临床统计表明,规范化的激素监测可使优质胚胎率提升至65%以上,同时将多胎妊娠率控制在合理范围。对于反复移植失败的患者,建议进行子宫内膜容受性检测(ERA)联合激素受体基因多态性分析,从分子层面优化胚胎着床环境。